La prise en charge des blessés

Sommaire
23 septembre : création par Colbert, ministre de Louis XIV, de la caisse des invalides de la marine royale.
Ouverture de la Cité des vétérans de l’armée royale, fondée par Louis XIV pour recueillir les soldats blessés, les convalescents et les invalides (renommée en 1792 Hôtel national des militaires invalides).
2 août : loi fixant les retraites et le sort des invalides, érigeant le principe de la réparation en "dette de reconnaissance de la Nation" mais, faute de budget, restant essentiellement une dette morale et symbolique.
16 mai : première loi allouant, sous réserve budgétaire, une pension aux veuves de guerre.
9 mars : décret accordant une bourse aux orphelins indigents y compris enfants de soldats morts pour la patrie.
4 mai : loi accordant des secours aux familles des défenseurs de la patrie.
4 juin : loi relative au droit à pension des veuves de militaires morts aux combats ou par suite de blessures.
6 juin : décret accordant des pensions aux militaires blessés au combat.
1814 : les Invalides rebaptisés "hôtel royal des Invalides".
11 et 18 avril : lois pour la mise en place de procédures au sein de l’institution militaire permettant d’attribuer des pensions aux blessés graves et infirmes incurables victimes "d’événements de guerre" ou d’accidents survenus en service commandé (11 avril pour l’armée de terre, 18 avril pour la marine).
24 juin : acte fondateur de la Croix-Rouge à Solferino par Henry Dunant, témoin de la bataille, improvisant, avec le concours des populations civiles locales, des secours aux soldats des deux camps sans discrimination.
Création du Comité international et permanent de secours aux blessés militaires.
25 mai : constitution de la Croix-Rouge française sous le nom de Société de secours aux blessés militaires (SSBM).
22 août : adoption de la première Convention de Genève pour l’amélioration du sort des blessés et des malades.
31 octobre : fondation de l’Association des dames françaises pour les secours aux blessés militaires (ADF).
Fondation de l’Union des femmes de France (UFF).
6 juillet : deuxième Convention de Genève pour l'amélioration du sort des blessés et malades dans les armées en campagne.
2 mars : création d’un organisme public : l’Office national des mutilés et réformés de la guerre (ONMRG).
27 juillet : loi instaurant le statut de pupille de la Nation et créant un Office national des pupilles de la Nation (ONPN).
2 janvier : création de l’Institut national des Invalides, réaffirmant la double mission d’hébergement et de soins de l’hôtel des Invalides.
31 mars : loi Lugol ouvrant droit à pension aux militaires des armées de terre et de mer affectés d’infirmités résultant de la guerre, aux veuves, aux orphelins et aux ascendants de ceux qui sont morts pour la France.
24 juin : droit à réparation financière étendu aux victimes civiles de la guerre et à leurs ayants cause.
23 janvier : création du ministère des pensions, primes et allocations de guerre.
27 juillet : Convention de Genève relative au traitement des prisonniers de guerre, y compris blessés.
19 avril : l’ONMRG renommé Office national des mutilés, combattants, victimes de la guerre et pupilles de la Nation (ONMCVGPN) après fusion avec l’ONPN.
Création officielle de l’association "Bleuet de France", héritière des ateliers de confection du bleuet constitués en 1925 pour les pensionnaires des Invalides.
Le ministère des pensions renommé ministère des anciens combattants.
7 août : fusion de la SSBM, de l'ADF et de l'UFF pour former une Croix-Rouge française unique.
17 juin : l’ONMCVGPN renommé Office national des anciens combattants et victimes de guerre en intégrant le soutien aux prisonniers, déportés et réfugiés.
6 août : loi relative à la codification des textes législatifs concernant les pensions militaires d’invalidité, les diverses pensions d’invalidité soumises à un régime analogue et les avantages accordés aux bénéficiaires desdites pensions.
12 août : signature de quatre conventions :
- Convention de Genève pour l’amélioration du sort des blessés et des malades dans les forces armées en campagne ;
- Convention de Genève pour l’amélioration du sort des blessés, des malades et des naufragés des forces armées sur mer ;
- Convention de Genève relative au traitement des prisonniers de guerre ;
- Convention de Genève relative à la protection des personnes civiles en temps de guerre.
28 avril : entrée en vigueur du Code des pensions militaires d'invalidité et des victimes de la guerre.
12 novembre : loi allouant un secours annuel égal à la pension de veuve de guerre aux compagnes de militaires, marins ou civils "Morts pour la France".
9 septembre : création d'un Fonds de Garantie chargé notamment de la réparation intégrale des dommages corporels résultant des actes de terrorisme et autres infractions.
23 janvier : loi étendant les "dispositions du code des pensions militaires d'invalidité et des victimes de guerre applicables aux victimes civiles de guerre" aux victimes d'actes de terrorisme.
31 octobre : l’Œuvre nationale du Bleuet de France, faisant suite à l’association Bleuet de France, intégrée à l’ONACVG ; les victimes de terrorisme dès lors ressortissants de l’ONACVG.
30 janvier : l’Institution nationale des Invalides constituée en établissement public à caractère administratif.
28 décembre : refonte de la partie législative du Code des pensions militaires d'invalidité et des victimes de guerre tenant compte des évolutions législatives en vigueur.



En résumé
SUJET : Médecine militaire
MISSION : Prise en charge des traumatismes physiques et mentaux
ACTEURS : Service de santé des armées, hôpitaux des armées, soignants
La prise en charge des blessés sur le champ de bataille depuis la guerre de 1870 jusqu’aux théâtres d’opérations les plus récents a subi d’importantes modifications, tant dans son volet organisationnel que dans la gestuelle et le contenu des soins mis en œuvre par les soignants. En ce sens, elle a favorisé les chances de survie de chaque soldat.
À la fin de la guerre franco-prussienne, en 1871, le bilan des pertes humaines de l’armée française montre un quasi-équilibre entre le nombre de blessés (130 000), le nombre de tués (140 000) et les morts de maladie (environ 300 000, maladies et gelures confondues). Cette défaite et ce bilan sonnent le glas des modes de prise en charge des blessés tels qu’ils avaient été pensés jusque-là.
Le service de santé, dépendant à la fois du commandement et de l’intendance, n’est en effet pas encore considéré comme une entité à part entière. Ainsi, sur le champ de bataille se mêlent les formations sanitaires de l’armée, les Sociétés de secours placées sous l’égide de la Croix-Rouge et les hôpitaux situés à l’intérieur du pays. Si le principe d’une évacuation rapide des blessés est prôné par certains soignants, forts des enseignements de la guerre civile américaine et de l’expérience de la guerre de Crimée, il dépend toujours étroitement du déroulement des combats. Soumis directement à la menace de l’ennemi, les premiers soignants risquent par ailleurs d’être tués ou capturés comme lors de la retraite vers Metz ou à Saint-Privat. En fait, jusqu’à la capitulation de Sedan, les médecins restent sur le terrain, s’affairant à panser les blessés gisant sur le champ de bataille et constituent, autant que les combattants, de véritables cibles.
La difficile naissance d’un service de santé autonome après 1870
Les soins apportés aux blessés restent longtemps contrariés par les difficultés à lutter contre les infections, par l’absence de pansements bouillis et d’antisepsie de l’acte opératoire, ainsi que de morphine, dans la sacoche du médecin de bataillon. Mais le monde soignant pointe surtout du doigt, jusqu’à la fin du 19e siècle, les dysfonctionnements de la logistique et des liaisons. La Société de secours aux blessés militaires avait ainsi erré pendant des mois en 1870, incapable d’assumer les services qu’elle se devait d’apporter, faute de directives claires du commandement ou de l’intendance.
À la signature du traité de Francfort signifiant la défaite de la France, le 10 mai 1871, une réorganisation de l’armée française et de son service de santé s’impose. Tirant les enseignements des terribles spectacles du conflit, l’Académie de médecine propose en 1873 la création d’un service de santé autonome, consacré par la loi de mars 1882 complétée par celle du 1er juillet 1889. La direction du service de santé passe alors dans les mains du corps médical, en temps de guerre comme en temps de paix, et les formations sanitaires sont confiées aux ordres de médecins.

Poste de secours improvisé de la Croix Rouge pendant la bataille de la Somme, 1916. © TopFoto/Roger-Viollet
Les enseignements de la Première Guerre mondiale
La guerre de 1870 et plus récemment les missions médicales françaises des guerres balkaniques de 1912 et 1913 nourrissent alors les imaginaires de guerre du monde médical. À la veille de la Grande Guerre, les premiers soignants doivent se contenter d’assurer les soins d’urgence en "empaquetant" les blessés avant une évacuation vers l’arrière, où des chirurgiens expérimentés les opèrent. Le conflit qui éclate en 1914 en décide autrement.
En effet, la violence nouvelle des combats aboutit, à partir des mois de septembre-octobre, à la mise en place d’ambulances chirurgicales installées au plus près du champ de bataille afin d’assurer la précocité des soins. L’improvisation caractérise toutefois le service de santé dans les premières semaines de la guerre car rien n’avait préparé les soignants à se trouver confrontés à un si grand nombre de blessés et de tués et, aussi, à une telle gravité des atteintes corporelles. Il faut assurer la précocité des interventions chirurgicales afin d’enrayer au plus vite l’infection et le choc hémorragique. C’est le sens de la très controversée amputation "en saucisson" pratiquée par le chirurgien Victor Pauchet dans les premières semaines de la guerre. Elle consiste à sectionner le membre au ras de la blessure. Les chairs autour sont conservées et utilisées comme des lambeaux pour créer un moignon solide.
La débâcle de 1940
En mai-juin 1940, la fulgurance de l’avancée allemande lors de la campagne de France fait voler en éclat l’organisation mise en place, ne permettant pas véritablement le fonctionnement des premières structures sanitaires prévues. Différents éléments avaient pourtant été installés pour accueillir les blessés du front, comme le poste de secours et les antennes chirurgicales avancées, avant l’évacuation vers un hôpital à l’arrière. En fait, à peine mises en place, les ambulances chirurgicales doivent plier bagage et dès le 15 mai, soit cinq jours après le début de l’offensive allemande, tout le dispositif imaginé par le service de santé est contraint de refluer.

Prise en charge d'un blessé de l'armée française, France, 1940. © André Zucca/BHVP/Roger-Viollet
En temps de guerre, c’est le pouvoir militaire qui dicte les modalités d’intervention aux soignants, les conditions de la relève et les premiers soins à mettre en œuvre dans l’immédiateté du champ de bataille. L’extrême rapidité de l’invasion allemande a contribué à la dislocation de l’armée française et de son service de santé.
Ce dernier participe alors à la confusion générale qui règne pendant la guerre, à l’image des véhicules sanitaires déposant leurs blessés au hasard de la retraite. Dépassée par les événements, la direction du service de santé laisse place à la prise d’initiative personnelle, comme dans le cas de ce médecin installé à l’hôpital de Zuydcoote, qui accueille plus de 4 000 blessés dont 600 entrants rien que pour la journée du 2 juin 1940, et qui décide de rester sur place en attendant l’arrivée des troupes allemandes.
L’action du service de santé pendant les guerres de décolonisation
On retrouve la même improvisation et les mêmes difficultés à quitter la zone des combats pour les guerres d’Indochine et d’Algérie, comme si les "leçons" apprises des guerres précédentes avaient été tout simplement oubliées.
Au moment où le corps expéditionnaire français débarque en Indochine en 1946-1947, le service de santé ne dispose en effet que de très peu de moyens, rendant le cheminement des blessés vers les antennes chirurgicales de Saigon ou de Hanoï extrêmement difficile. Comme dans le cas de la Grande Guerre, l’effort porte alors sur les moyens d’évacuation des victimes afin d’assurer la plus grande précocité de la prise en charge.
Mais jusqu’à la fin du conflit, le brancardage constitue le mode privilégié d’évacuation pour amener le blessé au poste de secours du bataillon ou au point d’embarquement sur le véhicule sanitaire. Une manœuvre exténuante pour les porteurs, marchant péniblement à travers la jungle ou dans les rizières, et dangereuse pour le blessé dont le choc était toujours aggravé. Une mission périlleuse aussi pour la colonne qui protège les porteurs. Les brancards rigides sont progressivement remplacés par des brancards pliants légers, en aluminium, mais le hamac et le filet de pêcheur restent aussi particulièrement utilisés.

Évacuation des blessés lors de la guerre d’Indochine, 1954. © Roger-Viollet
La grande innovation dans les moyens d’évacuation repose sur le recours à l’aviation à partir des années 1950-1952 alors que le conflit s’internationalise de plus en plus. Ainsi les blessés sont-ils parfois évacués de la zone de combat par air pour atteindre les véritables lieux de soins, là où l’on opère. Largement utilisé par les Américains au cours de la guerre de Corée, l’hélicoptère apparaît dans le ciel d’Indochine en 1949-1950. Ce moyen de transport modifie radicalement les évacuations dites primaires et la relève des blessés en terrain difficile d’accès. L’hélicoptère s’impose ainsi aux soignants pour pallier les difficultés du brancardage, épuisant, long et dangereux. Toutefois, au contraire de ce que montrent les images, les évacuations de blessés par ce moyen restent, dans les faits, exceptionnelles et limitées en raison des difficultés du terrain.
En Algérie, les modalités du combat, fait de harcèlement et d’attaque de postes isolés, ainsi que le cadre géographique (djebels escarpés, lieux difficiles d’accès), rendent très ardue la tâche des premiers soignants et l’évacuation des blessés. Le recours à l’évacuation aérienne avec une gamme plus large d’appareils, des hélicoptères lourds Sikorsky aux hélicoptères plus légers facilitant le brancardage jusqu’au poste de secours, permet d’assurer le premier triage et les évacuations plus lointaines. Le blessé se voit ainsi confié à un chirurgien entre 1 et 6 heures après l’atteinte.
Sur le terrain, c’est un infirmier qui soigne le blessé en appliquant les premiers soins. Le médecin de bataillon dispose quant à lui d’une infirmerie souvent faite de structure préfabriquée. Les conditions sont très sommaires mais les antennes chirurgicales ne connaissent pas le même développement que lors des conflits précédents parce qu’il existe déjà des structures d’accueil de blessés dans les hôpitaux de proximité ou les villes, comme à Alger, Blida, Médéa, Oran, Tlemcen, Constantine, Sétif et Philippeville.
Les évolutions récentes
L’engagement français en Afghanistan a vu le service de santé du champ de bataille se spécialiser toujours davantage. Il s’est ainsi organisé à plusieurs niveaux de prise en charge : la médicalisation de l’avant au poste de secours, la spécialisation chirurgicale de l’avant à l’antenne chirurgicale et les évacuations sanitaires par voie aérienne le plus tôt possible.
La mise en place d’un registre de collecte des données médicales permet aujourd’hui l’étude de la prise en charge médicale des blessés sur les différentes gammes de traumatisme observées, les causes de décès à toutes les étapes autorisant un questionnement sur les morts dites "évitables". Cette réflexion s’inscrit dans le prolongement d’études menées dès les années 1970 aux États-Unis. À l’époque, le chirurgien Maughon avait ainsi examiné les résultats d’autopsie de 2 600 soldats américains morts au Vietnam, avec l’idée que l’on pouvait faire davantage sur le champ de bataille pour prévenir la mort, en particulier suite aux hémorragies. L’idée était qu’en analysant les causes de la mort sur le champ de bataille, il était possible d’améliorer le taux de survie des blessés. D’autres travaux menés sur la même guerre ont montré que 40 % des tués au combat étaient morts exsangues, des suites d’hémorragies qui auraient pu être mieux contrôlées sur place. Un rapport en concluait qu’un rapide et efficace contrôle des hémorragies était donc déterminant pour la survie. De même, trois décennies plus tard, l’analyse des autopsies pratiquées sur des soldats américains morts en Irak et en Afghanistan révélait qu’environ 80 % des atteintes auraient dû leur permettre de survivre au champ de bataille mais qu’ils étaient morts d’hémorragies. Parmi celles-ci, on comptait environ 20 % de blessures du cou, de la région axillaire et de l’aine. La mort par hémorragie pouvant intervenir dans les minutes suivant l’atteinte corporelle, un traitement rapide de n’importe quel point hémorragique revêt alors une importance cruciale.

Un médecin du 3e RIMa (régiment d'infanterie de marine) soigne, sur le champ de bataille, un soldat irakien blessé au crâne et aux bras, 1991.
© Michel Riehl/ECPAD/Défense
C’est à partir de ces différents constats que les autorités médicales américaines ont privilégié la recherche de nouveaux agents hémostatiques. Devant l’urgence imposée par la situation, elles n’ont pas retenu l’agent "idéal" mais le "meilleur disponible" à savoir le HemCon (pansement qui a montré son efficacité pour les saignements veineux sévères comme les saignements artériels) pour l’armée américaine et le QuickClot (poudre granulaire dont l’efficacité a été montrée dans les cas de lésions veineuses importantes) pour la Navy et les Marines.
La mise en place d’une nouvelle doctrine
Au-delà du renouvellement des agents hémostatiques, c’est l’ensemble du concept de damage control qui a été reconsidéré. Énoncé au début des années 1990, l’appellation concerne l’ensemble des pratiques de réanimation sur le champ de bataille et sa proximité immédiate. Les premières études menées alors portent sur les plaies pénétrantes de l’abdomen, associant lésions viscérales et lésions vasculaires : elles montrent des différences de survie importantes en fonction des modes de réanimation retenus, de l’ordre de 11 % de taux de survie avec une approche chirurgicale standard, contre 77 % en appliquant la procédure de damage control, pourcentage porté à 90 % en 2001 par la même équipe médicale. Les travaux du chirurgien américain Holcomb affinent ensuite le concept à travers la notion de damage control resuscitation. Il s’agit pour le chirurgien de réaliser, dans un temps opératoire très court, les gestes chirurgicaux strictement nécessaires pour faire cesser les hémorragies et enrayer le processus infectieux. La priorité est ainsi donnée à la correction des désordres physiologiques et non à la réparation chirurgicale complète immédiate, ce dont témoigne le recours à la technique du garrot.
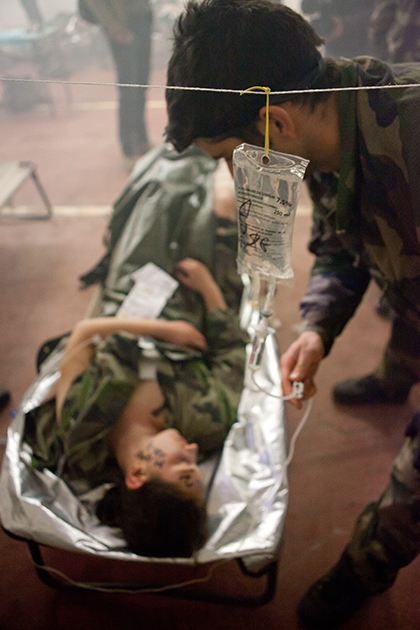
Stage de médicalisation en milieu hostile (MEDICHOS) à Lorient. Mise en situation réelle d'afflux massif de blessés regroupés en zone de triage
et de prise en charge avant leurs évacuations. © R. Connan/DICOD
Les garrots modernes de type "tourniquet" n’aggravent pas le risque d’amputation ou d’incapacité définitive. Le blessé lui-même, l’un de ses équipiers ou le soignant qui accompagne le groupe combattant connaît d’ailleurs les techniques de secourisme incluant la pose d’un garrot temporaire. Appliqués dans les zones de combats par les Britanniques et par les Américains, les garrots dits tactiques permettent un contrôle plus efficace et plus rapide de l’hémorragie que d’autres moyens, et participent ainsi à la diminution des conséquences mortelles des pertes de sang.
Il en va de même pour les transfusions faites dès les premiers instants. Il s’agit en tout premier lieu de réanimer le blessé à l’aide d’une solution saline hypertonique permettant de retrouver un pouls ou de rétablir la conscience, avec pour objectif d’amener le blessé vivant dans la première structure médicale où d’autres éléments lui seront apportés (érythrocytes, plasma, plaquettes…), permettant de contrôler l’état de choc. L’ensemble des procédés de réanimation élaborés au cours des dernières années en Irak et en Afghanistan explique le très haut niveau de survie dans les différentes enquêtes épidémiologiques, et en particulier chez les blessés de la face.
Retrouver une vie "normale" ?
En ce sens, les guerres en Irak et en Afghanistan ont mis en relief l’extraordinaire capacité de survie des combattants. Les données statistiques vont dans le même sens. Il apparaît plus probable de survivre au champ de bataille dans les conflits d’Irak et d’Afghanistan que dans tous les conflits précédents. D’après l’étude du chirurgien américain Matthew S. Goldberg pour la période allant de mars 2003 à janvier 2007, 90,4 % des blessés ont survécu alors que le taux de survie était seulement de 86,5 % au Vietnam. La différence en pourcentage paraît modeste, mais en nombre de vies sauvées, elle est capitale.
Les capacités à survivre au champ de bataille peuvent susciter un relatif sentiment d’invincibilité des survivants, plus particulièrement chez ceux qui sont revenus mutilés. N’organisent-ils pas des jeux appelés "Invictus Games" auxquels concourent des blessés de guerre de tous pays ? On y voit des corps qui ne sont plus que des parties de corps, parfois de simples troncs, se mouvoir comme pourraient le faire des corps indemnes.

Arrivée de la délégation française à la cérémonie d'ouverture des jeux INVICTUS Games. Lors de leur 3e édition, du 23 au 30 septembre 2017, 30 militaires blessés, vétérans et civils du ministère des Armées ont participé aux épreuves sportives de Toronto (Canada). © A. Thomas-Trophime/DICOD
Les moyens mis en œuvre par les soignants, tout spécialement dans l’immédiateté de l’atteinte, contribuent à offrir une visibilité nouvelle à des combattants dont les mutilations anatomiques n’auraient pas permis une survie lors des conflits précédents. Grâce à des prothèses très sophistiquées des membres et au travail de reconstruction des visages meurtris, la médecine a désormais les moyens de rendre aux militaires blessés un corps fonctionnel. Elle leur offre une vie en apparence presque aussi "normale" que celle qu’ils auraient eue si la guerre ne leur avait pas enlevé une partie de leur corps.
La prise en charge des blessés concerne aussi aujourd’hui les traumatismes psychiques. À côté du diagnostic de PTSD (post-traumatic stress disorder) apposé dans le DSM-III (Diagnostic and Stratistical Manual, troisième révision) en 1980, à partir de troubles psychiques différés observés chez les vétérans de la guerre du Vietnam, a émergé celui de TBI (Traumatic Brain Injury) plus récemment. Ce dernier désigne les lésions cérébrales imputables à l’exposition à des IED (en français, engins explosifs improvisés). Le TBI s’est imposé comme le diagnostic signature dans le discours médical anglo-saxon des opérations en Afghanistan et en Irak (OIF/OEF) sans effacer cependant celui de PTSD. Selon les estimations, la part de combattants concernés par ce diagnostic se situe entre 13 % à 17 %. Plus de 25 % des combattants présenteraient des associations PTSD/TBI. Il faut souligner qu’en dépit de tous les efforts menés par l’armée américaine en termes de prévention et d’information des troubles liés à ces diagnostics, de la mise en place de structures et de procédures nouvelles pour tenter de diminuer l’impact des troubles psychiques, le succès s’avère encore limité. De toute évidence, le retour à la vie civile du temps de paix est bien difficile après avoir connu l’expérience des combats et leur violence. Ce qui trouble l’historien également, c’est le silence des psychiatres français sur la question, pendant et après la guerre en Afghanistan. On a que trop peu lu sur l’expérience française en Afghanistan et plus largement, lors des dernières opérations extérieures.
Auteur
Sophie Delaporte - Maître de conférences, HDR, UPJV-CHSSC
En savoir plus
Visages de guerre. Les gueules cassées de la Grande Guerre à l’Afghanistan, Sophie Delaporte, Paris, Belin, coll. Contemporaine, 2017.
"Death and injury rates of US Military Personnel in Iraq", MS. Goldberg, Military Medicine, 2010.
Articles de la revue
-
L’évènement

"100 ans pour les "Gueules Cassées""
Lire la suite -
L’acteur
Le musée du Service de santé des armées
Créé pendant la guerre de 1914-1918 dans l’hôpital militaire du Val-de-Grâce, le musée du Service de santé des armées présente l’histoire de la médecine militaire. Il permet notamment aux visiteurs de mieux comprendre ses fondements et diverses vocations.
Lire la suite -
L’entretien

Médecin-chef Luc Aigle
Soigner des plaies et sauver des vies. C’est ce que le médecin-chef Luc Aigle a fait lors des multiples opérations extérieures (OPEX) auxquelles il a participé. Aujourd’hui directeur des études de l’école de Lyon, il participe à former la prochaine génération de soignants des armées.
Lire la suite

